Doplnění sborníku abstrakt: XXIV. mezinárodní kongres českých a slovenských osteologů
Vyšlo v časopise:
Clinical Osteology 2021; 26(4): 211-223
Kategorie:
Errata et corrigenda
9.–11. 9. 2021, Hradec Králové (publikovaného v Clinical Osteology 2021, roč. 26, čís. 3, ss. 165–180)
Vážení čtenáři a přátelé časopisu Clinical Osteology,
technickým nedopatřením nebyla tiskem zveřejněna ve 3. čísle některá abstrakta přednášek a posterů. Za toto nedopatření se jménem redakce omlouváme Vám i autorům ústních (A/S) i posterových (P) sdělení. Na následujících stránkách publikujeme všechna dosud nezveřejněná abstrakta.
Předem děkujeme za laskavé pochopení.
Redakce časopisu
Přehled rozmístění abstrakt
Abstrakta publikovaná v Clin Osteol 2021; 26(3): 165–180
A1, A3, A4, A5, A6, A7, A8, A9, A11, A13, A14, A18, A19, A22, A23, A24, A26, A27, A28, A30, A31, A32, A33, A42, P2, P3
Abstrakta publikovaná dodatečně v Clin Osteol 2021; 26(4): 213–223
A2, A10, A12, A16, A17, A20, A21, A25, A29, A34, A35, A36, A38, A39, A40, A41, A43, S1, S2, P1
Abstrakta, která nejsou výše v přehledu uvedena, nebyla dodána.
OBSAH
Lékařská sekce
- Čestná Blahošova přednáška
- Přednáška vyzvaného hosta
- Vliv pandemie SARS-CoV-2 na diagnostiku a léčbu osteoporózy
- Incidence a prevalence osteoporózy, sekundární prevence systémem FLS
- Metabolické choroby skeletu v dětském věku
- Vitamin D
- Sekundární osteoporóza
- Vedlejší a nežádoucí účinky při léčbě osteoporózy
- Bolest a přístup k bolesti u metabolických chorob skeletu
- Diferenciální diagnostika metabolických onemocnění skeletu
Sesterská sekce
Posterová sekce
LÉKAŘSKÁ SEKCE
PŘEDNÁŠKA VYZVANÉHO HOSTA
A2 Pokles sérového kalcitriolu po zlomenině kyčle je asociován se zvýšením syntézy FGF23 v osteocytech
Štěpán J1 , Vaculík J2 , Wenchich L2 , Bobelyak M2 , Pavelka K1
1Revmatologický ústav a 1. LF UK, Praha
2Ortopedická klinika 1. LF UK a IPVZ a FN Bulovka, Praha
Úvod: Biologický účinek 25-hydroxyvitaminu D je dán jeho dostupností pro tvorbu kalcitriolu. Sérové koncentrace kalcitriolu významně klesají po zlomenině kyčle. Tento pokles je vysvětlován deficiencí vitaminu D, protože syntéza kalcitriolu závisí na dostupnosti substrátu. Experimentální studie vysvětlují pokles kalcitriolu po zlomenině kyčle akumulací kalcitriolu ve svalku. Klinický význam nedostatečnosti kalcitriolu při hojení zlomenin byl prokázán v experimentálním modelu, kde podání kalcitriolu zlepšovalo histomorfometrické ukazatele kvality a mechanické pevnosti kosti. Cílem této studie bylo ověřit hypotézu asociace mezi tvorbou kalcitriolu a tvorbou fibroblastového růstového faktoru FGF23 při hojení kosti. FGF23 inhibuje 25(OH)D 1α-hydroxylázu (CYP27B1) a stimuluje 1,25(OH)2D3 24-hydroxylázu (CYP24A1). Metody: U 41 pacientů byla odebrána krev při přijetí pro zlomeninou proximálního femuru a při kontrolním vyšetření po 7 týdnech. U 17 pacientů indikovaných k náhradě kyčle byla krev odebrána před operací, následující den po operaci a při kontrole po 7 týdnech. V séru byla stanovena koncentrace hsCRP, kalcia, fosfátů, kreatininu, albuminu, intaktního PTH, 25(OH)D, kalcitriolu a sklerostinu. V plazmě byla měřena koncentrace intaktního a C-terminálního FGF23. Vypočten byl stupeň konverze 25(OH)D na kalcitriol a poměr intaktního a C-terminálního FGF23. Výsledky: Po 7 týdnech byla významná negativní korelace mezi hodnotami sérového kalcitriolu a intaktního FGF23 zjištěna u pacientů po náhradě kyčle (r = -0,740, p = 0,001, i u pacientů po zlomenině kyčle (r = -0,310, p = 0,049), resp. mezi stupněm konverze 25(OH)D na kalcitriol (r = -0,560; p = 0,024 a r = -0,501; p = 0.001). U obou skupin pacientů byla zjištěna významná pozitivní korelace P-intaktního FGF23 s koncentracemi sklerostinu (r = 0,729, p = 0,002, a r = 0,499, p = 0,001). Závěr: Pokles sérové koncentrace kalcitriolu při hojení kosti je asociován a se zvýšenou tvorbou FGF23 v osteocytech.
INCIDENCE A PREVALENCE OSTEOPORÓZY, SEKUNDÁRNÍ PREVENCE SYSTÉMEM FLS
A10 Kost v gynekologické ambulanci
Klimovičová E
Lednická Gynekologie s.r.o., Lednice
Více než 50 % žen absolvuje každoročně preventivní vyšetření u svého registrujícího gynekologa. Perimenopauzální ženy při těchto vyšetřeních akcentují svoje obtíže související s nadcházející menopauzou, vyslovují svoje obavy ze stárnutí organizmu. Bohužel značné množství žen tohoto věku není obeznámeno se změnami kostní hmoty, rizikem osteoporózy a z ní plynoucích vážných zdravotních obtíží ve vyšším věku. Registrující gynekolog má možnost nejen účinně pacientku edukovat a diagnostikovat, ale ve spolupráci s osteologem i účinně léčit.
METABOLICKÉ CHOROBY SKELETU V DĚTSKÉM VĚKU
A12 Chyby, omyly a mýty při diagnostice metabolických onemocnění skeletu v dětském věku
Kutílek Š1,2
1Dětské oddělení Klatovské nemocnice
2Dětské oddělení Pardubické nemocnice
Ke správné diagnostice metabolických onemocnění skeletu v dětském a dorostovém věku pomáhá komplexní zhodnocení anamnézy, fyzikálního nálezu, zobrazovacích metod a (správně indikovaných) laboratorních vyšetření. Mezi nejčastější omyly a mýty patří tvrzení, že osteoporóza je „odvápnění kostí“ u postmenopauzálních žen, že osteoporóza je bolestivé onemocnění (bolestivé jsou ovšem fraktury, nikoliv úbytek kostní hmoty), dále pak zaměňování osteoporózy, osteoartrózy a osteomalacie. Mezi nejčastější chyby patří izolované zhodnocení anamnestického údaje (hyperhidrosis) či fyzikálního nálezu (genua vara, genua valga, craniotabes) či laboratorního nálezu, jako jsou vyšší aktivita S-ALP, vyšší hodnota kostní izoformy S-ALP, nižší hodnota S-25(OH)D-vitaminu, jako jednoznačného projevu křivice; přítomnost modrých sklér u kojenců či batolat jako jednoznačného důkazu osteogenesis imperfecta (OI); diagnóza osteoporózy na základě rentgenového snímku. Mezi časté chyby rovněž patří izolované vyšetření S-25(OH)D-vitaminu, kostní izoformy S-ALP, vyšetřování zbytečně velkého množství osteomarkerů (navíc při použití referenčních hodnot platných pro dospělé); nesprávná interpretace denzitometrického vyšetření (DXA) skeletu v dětském věku bez ohledu na tělesnou výšku a za pomoci referenčních hodnot a odborné nomenklatury platné pouze pro postmenopauzální pacientky. Často je též opomíjeno vyšetření kalcémie, fosfatemie, parathormonu, kalciurie, fosfaturie. Závěr: Je nutné hodnotit pacienta komplexně. Nezbytné je vyšetření mineralogramu – včetně kalcemie, fosfatemie, magnezemie. Nesmíme opomenout ani vyšetření celkové S-ALP a eventuálně též parathormonu. Osteomarkery ani DXA nejsou všespasitelné, je nutné výsledky hodnotit v kontextu a s rozvahou. Není vhodné vyšetřovat izolovaně hladinu D-vitaminu (25-OH-D)! Není vhodné vyšetřovat izolovaně aktivitu kostní izoformy ALP a obdržený výsledek porovnávat s referenčními hodnotami pro dospělou populaci.
A15 Kostní projevy Gaucherovy nemoci
Přednáška s laskavou podporou společnosti Takeda Pharmaceuticals Czech Republic
Magner M
Pediatrická klinika 1. LF UK a FTN, Praha
abstrakt nedodán
VITAMIN D
A16 Jak šel čas s vitaminem D
Kutílek Š1,2
1Dětské oddělení Klatovské nemocnice
2Dětské oddělení Pardubické nemocnice
Přehledná, retrospektivně pojatá přednáška týkající se vývoje našich poznatků o vitaminu D a jeho fyziologických funkcích od v podstatě náhodných pozorování až po medicínu založenou na důkazech a z nich vyplývajících doporučených postupů. Věnováno zejména přínosu významných vědců a lékařů na tomto poli (E. Mellanby, K. Huldschinsky, F. Albright, A. Norman, H. deLuca, M. Holick).
A17 Vitamin D a jeho stanovení v praxi osteocentra využívající různé laboratoře – porovnáváme porovnatelné a stačí suplementace 1 500 UI vitaminu D denně?
Kasalický P
Osteocentrum Affidea, Praha s.r.o
V praxi velké osteocentrum s rozsáhlým spádem (Praha + Středočeský kraj) při existenci velkého množství soukromých laboratoří, kdy pacient často vybírá jemu nejbližší odběrové místo (na rozdíl od pracovišť využívající jednu laboratoř), musí řešit nehomogenitu stanovení vitamínu D. Ve výsledkových listech většiny laboratoří je standardně označena hodnota < 75 nmol/l pod hranicí červeně a pacienti, i když standardně substituovaní vitaminem D, často řeší svou hodnotu vitaminu D a jak ji zvýšit. Otázkou nadále zůstává, co by mělo být cílovou hodnotou vitaminu D. Obvyklou základní medikací v našem osteocentru je jeden z kombinovaných preparátů vápníku + vitaminu D doprovázený Vigantolem, obvyklá denní dávka vitamínu D tak je obvykle je > 1 500 UI/den. Standardní praxí nestátních laboratoří je export laboratorních výsledků do ambulantních systémů lékařů, proto tak máme výsledky od naprosté většiny laboratoří s odběrovými místy v Praze a Středočeském kraji (Aeskulab, EUC Laboratoř, Synlab, Citylab, SPADIA, VIDIA, Agilab, Česká laboratorní s.r.o.). Byl vybrán soubor pacientů našeho osteocentra, u kterých byl v lednu-březnu 2021 vyšetřen vitamin D a výsledek vyšetření byl exportován do našeho ambulantního systému k našemu zpracování. Soubor obsahoval 1 024 pacientů se stanoveným vitaminem D 25(OH)D3. U 2 největších laboratoří s odběrovými místy v blízkosti našeho osteocentra – EUC a Aesklulab (a tedy s unifikovanou metodikou a jednotkami) – jsme se zaměřili na rozložení pacientů ve skupině < 50 nmol/l, 50–75 nmol/l a > 75 nmol/l (označena na výsledkových listech jako hodnota v normě). U zbylých laboratoří, kde bylo hodnoceno 11 % vzorků, jsme vzhledem k nehomogenitě metodiky stanovení i jednotek toto hodnocení neprovedli. Ve skupině pacientů vyšetřených v laboratoři Aeskulab (metoda Siemens, analyzátor Attelica) bylo pod hodnotou 50 nmol/l 18,4 % pacientů, ve skupině 50–75 nmol/l to bylo 39,4 % pacientů a > 75 nmol/l, tedy cílovou hodnotou, dosáhlo pouze 42,2 % pacientů. Ve skupině pacientů vyšetřených v EUC laboratoři (metoda Abbot, kit Allinity) bylo 10,1 % pacientů pod hodnotou 50 nmol/l, v rozmezí 50–75 nmol/l to bylo 37,9 % pacientů a cílové hodnoty dosáhlo 51 % pacientů. Tato sonda z běžné klinické praxe potvrdila naši zkušenost, že i při dostatečné dávce suplementace vitaminu D, rozhodně vyšší než doporučovaných 800 UI/den, jen cca 50 % pacientů dosahuje cílových hodnot hladiny vitaminu D. Dále potvrdila naši zkušenost z ambulancí, že přes tuto suplementaci vitaminem D při používání výsledků z různých laboratoří se častěji setkáváme s nižšími hladinami vitamínu D u pacientů vyšetřených v laboratoři Aeskulab než v laboratoři EUC , a proto se v praxi k těmto výsledkům stavíme odlišně.
SEKUNDÁRNÍ OSTEOPORÓZA
A20 Sekundární osteoporóza, časté příčiny, diagnostika a léčba
Horák P
III. interní klinika – nefrologická, revmatologická, endokrinologická, LF UP a FN Olomouc
Osteoporóza je definována jako onemocnění skeletu charakterizované sníženou pevností kostí, jež člověka predisponuje ke zvýšenému riziku zlomeniny. Pevnost kosti odráží především spojení kostní denzity a kvality kosti. Kostní minerál i organické části kosti jsou strukturálně normální a jsou přítomny ve fyziologickém poměru. Primárním defektem je snížení kvantity kosti, trabekulární i kortikální části kosti vykazují sníženou tloušťku. Je identifikovaná řada rizikových faktorů pro rozvoj osteoporózy (viz tabulka). Mezi nejvýznamnější patří ženské pohlaví, věk, hypogonadizmy (včetně menopauzy), nízká kostní denzita či dlouhodobé užívání glukokortikoidů. K primárním osteoporózám se řadí idiopatická a involuční osteoporóza, jež se zase dělí na typ postmenopauzální (osteoporóza I. typu) a senilní (II. typu). Sekundární osteoporózy mají příčinu v primární chorobě, poruše či medikaci. Sekundární osteoporózy jsou méně časté, je na ně potřeba pomýšlet zejména u nemocných s velmi nízkou kostní hmotou a nízkoprahovou zlomeninou při absenci běžných rizikových faktorů. Glukokortikoidy indukovaná osteoporóza je nejčastějším typem léky vyvolané osteopatie. Až u 50 % nemocných bez rozdílu věku a pohlaví léčených dlouhodobě glukokortikoidy se objeví osteoporotická zlomenina či aseptická nekróza kosti. Velmi závažnými, často však přehlíženými faktory rozvoje osteoporózy je přítomnost chronických zánětlivých chorob, dlouhodobý deficit vitaminu D spojený se sekundární hyperparathyreózou či sarkopenií. Tabulka sumarizuje nejčastější příčiny rozvoje osteoporózy. Sdělení diskutuje problematiku včasné diagnostiky a léčebné intervence, která je v případě sekundární osteoporózy často velmi efektivní.
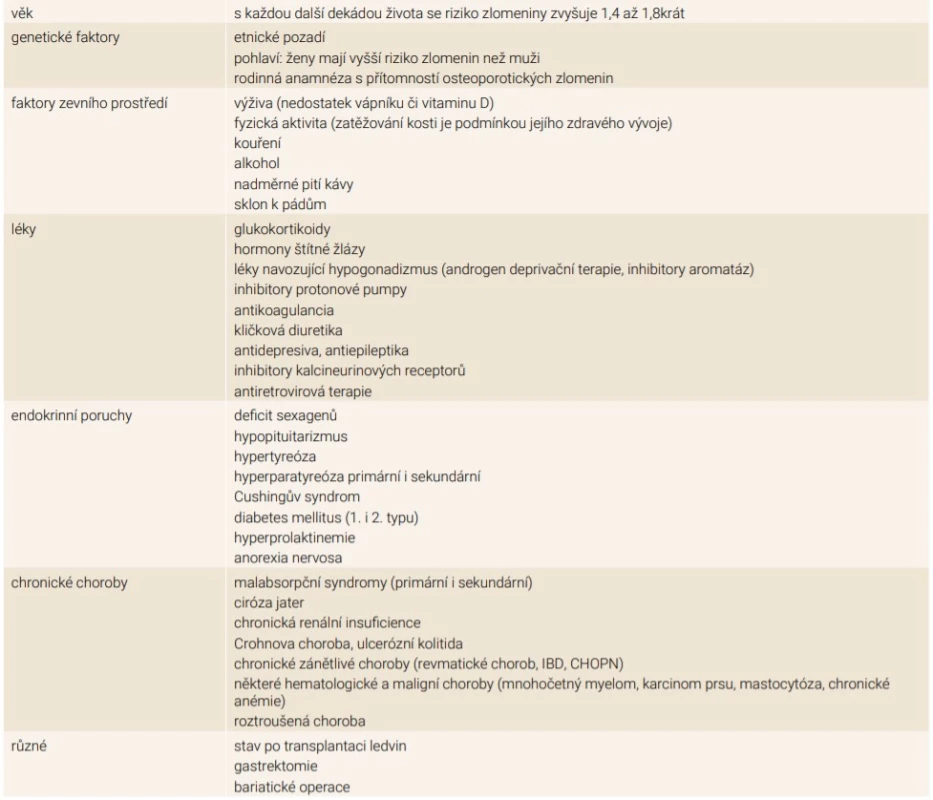
Podpořeno MZ ČR RVO FNOL-0098892 a grantem IGA_LF_2021_04
A21 Hormonální léčba endometriózy a její vliv na kostní metabolizmus
Skácelová M1 , Horák P1 , Pilka R2 , Malchar O2
1III. interní klinika – nefrologická, revmatologická, endokrinologická, LF UP a FN Olomouc
2Porodnicko-gynekologická klinika LF UP a FN Olomouc
Endometrióza je estrogen-dependentní onemocnění charakterizované přítomností endometriálních žlázek a stromatu mimo děložní dutinu v ektopických místech, především v oblasti pánevní pobřišnice, vaječníků a rektovaginálního septa, vzácně i v extragenitální oblasti. Její prevalence v populaci se odhaduje okolo 6–10 % žen ve fertilním věku. Vyskytuje u 50–60 % žen s chronickou pánevní bolestí a až u 50 % pacientek léčených pro neplodnost. Nedílnou součástí komplexní léčby endometriózy je i farmakoterapie, jejímž cílem je potlačení cyklické ovariální produkce estrogenů. Léčba bývá často dlouhodobá, jedním z možných nežádoucích účinků může být i negativní ovlivnění kostního metabolizmu. Mezi léky první volby řadíme kombinovanou hormonální antikoncepci (estrogen- -progestin), nejčastěji jsou využívána kontraceptiva s nízkou dávkou etinylestradiolu (15–35 μg). Dlouhodobé užívání kombinované hormonální antikoncepce má pozitivní vliv na zpomalení úbytku kostní hmoty po 30. roce věku, její užívání u adolescentů a mladých dospělých však může vést k nižšímu nárůstu peak BMD v oblasti bederní páteře i krčku femuru. V určitých případech jsou lékem první volby gestageny v monoterapii, a to buď depotní medroxyprogesteron acetát nebo derivát 19-nortestosteronu noretisteron acetát a dienogest. Podávání medroxyprogesteron acetátu je spojeno se zvýšenou kostní ztrátou, při dlouhodobém sledování byl pozorován pokles BMD o 0,5–3,5 % v oblasti krčku femuru a bederní páteře po roce užívání léčby, 5,5–7,5 % po dvou letech užívání; po pěti letech léčby byl úbytek kostní hmoty 5,2–5,4 %. Kostní ztráty jsou tedy největší v prvních dvou letech podávání, po vysazení léku lze pozorovat opětovný nárůst BMD. Naproti tomu dvouletá terapie norethisteron acetátem nevedla k signifikantní změně BMD v oblasti bederní páteře. U dienogestu byl v jedné studii popisován výskyt osteopenie po 18 měsících léčby u 20 % pacientek, vzhledem k absenci vstupních hodnot však není tento údaj příliš relevantní. Další práce popisuje v oblasti bederní páteře statisticky významný pokles BMD o -1,6 ± 2,4 % a -1,7 ± 2,2 % (průměr ± standardní odchylka) po 24 a 52 týdnech léčby. Vliv na kost byl sledován i u adolescentů, u kterých byl po 52 týdnech sledování potvrzen pokles BMD o 1,2 % oproti vstupním hodnotám. Po šesti měsících od vysazení léku bylo pozorováno částečné zlepšení nálezu. Další využívanou možností léčby je podávání agonistů/antagonistů gonatropin-releasing hormonu (GnRH). GnRH agonisté (leuprolid, nafarelin, triptorelin) mají delší poločas než nativní GnRH, váží na receptory v hypofýze a down-regulací hypofýzo-ovariální osy vedou k hypoestrinizmu. Při jejich podávání byl pozorován pokles BMD v bederní oblasti, který byl po vysazení léčby reverzibilní. GnRH antagonisté (elagolix) jsou kompetitivní inhibitory receptoru pro GnRH, které suprimují produkci FSH a LH hypofýzou, důsledkem čehož dochází ke vzniku hypoestrogenního stavu. Jejich užívání rovněž vede k částečně reverzibilnímu úbytku kostní hmoty, má však pouze minimální vliv na dlouhodobé riziko zlomeniny. U refrakterních stavů je indikována chirurgická léčba, zcela vzácně se používají inhibitory aromatáz – letrozol nebo anastrazol. U pacientek léčených těmito preparáty pro karcinom prsu, vede dlouhodobá léčba k poklesu BMD v oblasti bederní páteře a kyčle a zvyšuje riziko zlomeniny, analogicky lze tedy očekávat podobná rizika i u žen léčených pro endometriózu.
Podpořeno grantem IGA_LF_2021_04 a MZ ČR RVO FNOL-0098892.
METABOLICKÉ ONEMOCNĚNÍ KOSTNÍ TKÁNĚ U PACIENTŮ S CHRONICKÝM ONEMOCNĚNÍM LEDVIN
A25 Nefrologický pacient v osteologické ambulanci
Dusilová Sulková S1 , Pavlíková L2 , Pokorná A1 , Palička V2
1Hemodialyzační středisko, Katedra interních oborů LF UK a FN Hradec Králové
2Osteocentrum, Ústav klinické biochemie a laboratorní diagnostiky LF UK a FN Hradec Králové
Nové poznatky v oblasti metabolického onemocnění skeletu u pacientů s onemocněním ledvin (CKD), selháním ledvin (ESRD-dialyzovaní) a pacientů po transplantaci ledviny (TxL) přesvědčivě doložily, že tato problematika významně překračuje rámec samotné renální osteopatie, řešené nefrology. Kostní denzitometrické nálezy (DXA) sice neodliší sekundární hyperparatyreózu od jiných forem renální osteopatie, avšak upozorní na jinou patologii. I pacienti s nemocemi ledvin mohou a také mají i non-renální příčiny kostních změn. Specifickým okruhem se pak stává osteoporóza. Samotná osteoporóza definovaná podle DXA nálezu u nefrologických pacientů však není úplně totožná s osteoporózou běžné populace. Již při mírně snížené funkci ledvin se kombinuje s renálními kostními změnami. Roli v patogeneze osteoporózy hraje věk i hormonální změny, ale i nutriční stav a zánět. Dlouhodobá léčba kortikoidy je v nefrologii častá. V diagnostice a léčbě je potom důležitá mezioborová spolupráce. Anti-osteoresorpční terapie (bisfosfonáty i denosumab) indikuje a sleduje osteolog po předchozím vyloučení dominujících renálních příčin (v gesci nefrologa). Terapie bisfosfonáty je s rizikem nefrotoxicity i rozvoje adynamické osteopatie, ale při osteoporóze je jistě indikovaná. Volba přípravku, dávkování a délka terapie je stále předmětem diskusí, určitá klinická doporučení lze přesto odvodit. Denosumab má shodnou farmakokinetiku a dávky není třeba upravovat, riziko rozvoje a akcentace hyperparatyreózy je však velmi vysoké. K laboratornímu monitorování účinku je vhodné doplnit PTH. Denosumab podáváme až po korekci případného deficitu vitaminu D. Upozorňujeme, že deficit vitaminu D je u nefrologických pacientů významně častější než v běžné populaci. Podmínkou účinnosti všech léčebných postupů je zabránit retenci fosforu v organizmu, resp. zabránit pozitivní fosfátové bilanci. Organizmus se s fosforem vyrovnává zprvu adaptivní, později vysloveně maladaptivní cestou zvýšení FGF-23 a o něco později i zvýšenou aktivitou příštítných tělísek. Pokud tato situace není řešena včas, vzniklá renální metabolická osteopatie významně komplikuje možnosti léčby. Uvedená problematika patří do gesce nefrologa, ale je důležité, aby o terapeutické roli omezení fosforu již v časných stadiích nemocí ledvin věděly i další obory (základem je vynechání potravinových „éček“). V přednášce zmíníme konkrétní postupy pro jednotlivé situace a nálezy, se kterými odesílá nefrolog pacienta k osteologovi. Současně zmíníme i situace kdy se pacient ocitne nejprve v osteologické ambulanci a kdy je vhodné ho následně odeslat do ambulance nefrologa.
Podpořeno programy MZ-ČR – RVO (FNHK 00179906) a PROGRES Q40/14
VEDLEJŠÍ A NEŽÁDOUCÍ ÚČINKY PŘI LÉČBĚ OSTEOPORÓZY
A29 Primární, sekundární a terciární prevence osteonekrózy čelistí způsobené léčivy u osteologických pacientů
Hauer L1 , Hrušák D1 , Micopulos C1 , Vyskočil V2
1Stomatologická klinika, odd. ÚČOCH, LF UK a FN Plzeň
2Osteocentrum, II. Interní klinika, KOTPÚ, LF UK a FN Plzeň
Osteonekróza čelistí způsobená léčivy (MRONJ – Medication-Related OsteoNecrosis of the Jaw) je relativně vzácná a závažná komplikace antiresorpční terapie i cílené léčby, která ovlivňuje kostní metabolizmus. U pacientů s metabolickým onemocněním skeletu se jedná o raritní léze postihující jen 0,001–0,01 % nemocných užívajících tyto léky. Přesto až 10 % všech čelistních osteonekróz vzniká právě u pacientů s osteoporózou, což je vysvětlitelné vysokou prevalencí této choroby v populaci. Vzhledem k obtížné terapii MRONJ, snížení kvality života pacientů, k riziku trvalých následků i život ohrožujících komplikací a negativnímu ovlivnění léčby základního onemocnění je primární, sekundární a terciární prevence nejdůležitější strategií v přístupu k tomuto onemocnění. Autoři v přednášce prezentují současná doporučení pro prevenci MRONJ u pacientů s osteoporózou, která jsou dokumentována na souboru 50 pacientů.
VARIA
A34 Kazuistika pacienta s hypokalcemií a sekundární relativní hypoPTH při hypomagnezemii
Prezentována kazuistika pacienta odeslaného do osteologické ambulance pro manifestní hypokalcemii (S-Ca 1,78; ioniz. Ca 0,71). Po verifikaci výrazné hypokalcemie i z jiné laboratoře pátráno po příčině. 75letý muž s anamnézou metabolického syndromu, BMI 35, dlouhodobě užívající omeprazol pro GERD. Kromě toho z další medikace: Triplixam, Tenaxum, Verospiron, Rosumop, Gliclada, Siofor, Pioglitazone). Pacient v anamnéze při kardiologickém sledování s obvyklou kalcemií před 5 lety. Nyní při vstupním vyšetření zjištěno S-Mg 0,23 (norma 0,33–0,66), PTH při dolní hranici normy (1,6–6,0) , nízká kostní remodelace (CTX 0,065, P1NP 14). Pátráno po příčině výrazné hypokalcemie a nízké hodnoty PTH, nenalezena jiná příčina než výrazný deficit horčíku. Pacient po TEP kyčle l. dx. pro koxartrózu, kostní denzitometrie s nadprůměrnými hodnotami v oblasti páteře a kyčle l. sin. Podávány vysoké dávky hořčíku, 1 g denně, 1 g Ca denně, vysazen omeprazol. Při této terapii během měsíce ústup symptomatologie (křečí), normalizace hladiny S-Mg , S-Ca a ioniz. Ca, vzestup hodnoty PTH do středu normy. Kontrola po 4 měsících, kdy byla snížena dávka Mg, navrátil se k užívání k omeprazolu pro zhoršení GERD, při tom opět zhoršení křečí v chladu, pokles PTH ke spodní hranici normy a pokles S-Mg pod dolní hranici normy. Uzavřeno, že pravděpodobně je hypokalcemie důsledkem velmi snížených hladin hořčíku, se snížením sekrece PTH a navozením rezistence tkání k PTH, se sníženou schopností PTH zvýšit tvorbu kalcitriolu. Nejasná zůstává příčina hypomagnezemie, lze spekulovat o podílu dlouho užívaného omeprazolu na tomto stavu či podávání perorálních antidiabetik.
A35 Hypokalcemie: kazuistika
Hrbek M1 , Beníšková M2
1Interní oddělení Nemocnice České Budějovice, a. s.
2Oddělení následné péče II a ambulance osteologie Nemocnice České Budějovice, a.s.
Kazuistika popisuje pátrání po příčině hypokalcemie u muže mladšího věku. Zjistili jsme u nemocného vzácnější etiologii hypokalcemie, součástí prezentace je popis diagnostických metod a léčba nemocného.
A36 Naše skúsenosti s osteoanabolickou liečbou glukokortikoidmi indukovanej osteoporózy u reumatických pacientov
Masaryk P, Letkovská A
Národný ústav reumatických chorôb Piešťany
Glukokortikoidy predstavujú dôležitú liečebnú modalitu u zápalových reumatických chorôb a u systémových ochorení spojiva sú bazálnou liečbou. Výskyt glukokortikodmi indukovanej osteoporózy (GIOP) je teda vysoký a závisí od dávky, dĺžky podávania, typu reumatického ochorenia a hormonálneho statusu pacienta. V liečbe GIOP sa uplatňuje popri vápniku, vitamínu D antiresorpčná a tiež osteoanabolická liečba (pulzná liečba teriparatidom, ev. parathormónom). Na Slovensku je osteoanabolická liečba preskripčne obmedzená na 5 osteocentier s indikačným obmedzením (aspoň 1 osteoporotická zlomenina, alebo T-skóre < -2,9 na chrbtici, alebo krčku femoru) a do 31. 5. 2021 podliehala schváleniu zdravotnou poisťovňou. Trvanie liečby je maximálne 18 mesiacov a v 6-mesačných intervaloch sa vykonávajú kontrolné vyšetrenia na vylúčenie včasných nonrespondérov. V našej štúdii sme sa zamerali na analýzu pacientov s GIOP liečených v našom centre v rokoch 2009–2019. V tomto období bolo na túto liečbu indikovaných a schválených 234 pacientov (190 žien a 44 mužov) vo veku 48,0 ± 25,5 (26–85) rokov, medián 61 rokov. Z nich bolo 178 pacientov s reumatickými chorobami. Z nereumatických chorôb prevládali ochorenia plúc, choroby GIT a neurologické ochorenia. Pacienti s reumatickými chorobami boli prevažne ženy (154), mužov bolo 24. Vekové rozloženie bolo nasledovné: 42 ± 17 (30–80), medián 61 rokov. Najčastejšou základnou diagnózou bola reumatoidná artritída (58), nasledovali systémový lupus erythematosus (28), systémová sklerodermia (22), polymyozitída (16), polymalgia rheumatica a obrovskobunečná arteritída (16) a rôzne vaskulitídy (10). Kompletnú 18-mesačnú liečbu ukončilo 118 pacientov, t. j. 66,2 %. Jedna tretina pacientov liečbu neukončila z nasledovných dôvodov: zomrelí (8), včasní nonrespondéri po 6 a 12 mesiacoch (20), rôzne formy intolerancie (8) a iné (odmietnutie pokračovať, ukončenie zo strany ZP). Autori budú prezentovať účinnosť a bezpečnosť osteoanabolickej liečby pri jednotlivých reumatických chorobách.
BOLEST A PŘÍSTUP K BOLESTI U METABOLICKÝCH CHOROB SKELETU
A37 Možnosti léčby bolesti u pacientů s osteoporózou
Hrubešová J
Klinika anesteoziologie, resuscitace a intenzivní medicíny LF UK a FN Hradec Králové
Abstrakt nedodán
A38 CT-navigované intervenční zákroky u nemocných s osteoporózou
Ryška P, Jandura J, Vajda M
Radiologická klinika LF UK a FN Hradec Králové
Jednu z možností léčby bolesti představují i minimální invazivní techniky. Mezi tyto zákroky řadíme perkutánní augmentace skeletu, kyslíko-ozonovou terapii, radiofrekvenční ablaci či jiné techniky. Autoři ve své prezentaci seznamují s hlavními indikacemi pro jednotlivé typy zákroků. Mezi augmentační techniky řadíme perkutánní vertebroplastiku a sakroplastiku. Při těchto zákrocích dochází k aplikaci PMMA-cementu do postiženého skeletu s následným výrazným zpevněním ošetřené oblasti. Efekt na bolest bývá okamžitý zejména u pacientů s insuficientní frakturou křížové kosti. Ostatní uvedené techniky mohou pomoci nemocným s akutními bolestmi zad při osteoporotických zlomeninách páteře. Nízká míra komplikací a rychlá účinnost vede k prosazování těchto zákroků do základních léčebných postupů.
A39 Využití medicinálního konopí v léčbě bolesti při osteoporóze
Hrubešová J
Klinika anesteoziologie, resuscitace a intenzivní medicíny LF UK a FN Hradec Králové
Konopí je pro své léčebné účinky využíváno již téměř 5 tisíc let. První zmínka pochází z Číny z roku 2737 př. n. l. Do Evropy se rozšířilo po Napoleonově invazi do Egypta. I v západní medicíně se jednalo dlouhou dobu o běžně používané analgetikum. V ČR Zákon o legalizaci užívání léčebného konopí pro léčbu a výzkum vstoupil v platnost 1. 4. 2013, legislativu bohužel stále provází řada problémů, nedostatků a nekompetentních rozhodnutí. Konopí je jednoletá bylina, která obsahuje více než 1 400 přírodních látek. Největší pozornost je věnována tetrahydrokanabinolu (THC) a kanabidiolu (CBD), což jsou nejvíce prozkoumané substance s mnoha prokázanými léčebnými účinky. THC má navíc účinky psychoaktivní, které vedou k používání konopí k rekreačním účelům. Nicméně v medicíně je zásadní účinek analgetický, dále antiemetický, antispastický a účinek na zlepšení chuti k jídlu. Tyto účinky se hojně využívají v léčbě onkologických pacientů, ale i pacientů s nenádorovou bolestí. CBD má vliv na psychiatrické, neurologické a jiné poruchy nebo symptomy, snižuje také nežádoucí psychotické účinky THC. Má účinek anxiolytický, panikolytický, antiepileptický a protizánětlivý a celou řadu dalších léčebných účinků. Konopí je v ČR předepisováno registrovanými lékaři ve formě tobolek nebo substance k inhalačnímu podání a je z 90 % hrazeno pojišťovnou do dávky 30 g za měsíc. Při rozvaze o použití konopí je třeba racionální přístup. Konopí není univerzální lék na vše, ale při správně zvolené indikaci, poměru léčebných látek a dávce může přinést spolupracujícím pacientům výraznou úlevu a zlepšení kvality jejich života.
DIFERENCIÁLNÍ DIAGNOSTIKA METABOLICKÝCH ONEMOCNĚNÍ SKELETU
A40 Diferenciální diagnostika metabolických onemocnění skeletu v klinické praxi
Zikán V
Osteocentrum, III. interní klinika 1. LF UK a VFN v Praze
Cílem sdělení je přiblížit diferenciálně diagnostické postupy u metabolických osteopatií na příkladech vybraných kazuistik z klinické praxe. Osteoporóza je nejčastější příčinou zlomenin u dospělých osob, avšak při diferenciální diagnostice zlomenin nebo nízké kostní denzity (BMD) je nezbytné zvažovat i další příčiny. Nízká BMD provází nejen osteoporózu, ale i osteogenesis imperfecta, osteomalacii, minerálovou a kostní nemoc u chronického onemocnění ledvin a další vzácnější metabolické osteopatie. Také vysoká BMD (T/Z-skóre> +2,5 SD) nemusí souviset pouze degenerativními procesy, ale také s lokalizovaným nebo systémovým onemocněním skeletu, buď získaným (např. akromegalie a renální osteodystrofie) nebo vzácně geneticky podmíněným (hypofosfatazie, sklerotizující kostní dysplazie – osteopetróza, van Buchem´s disease atd). Pečlivé provedení diferenciálně diagnostického vyšetření umožní kauzální léčbu a zamezí nesprávné indikaci farmakologické léčby osteoporózy a případným komplikacím této léčby.
A41 Kostní nemoc při primární hyperparatyreóze
Raška I
III. interní klinika 1. LF UK a VFN v Praze
Primární hyperparatyreóza (PHPT) je onemocnění charakterizované vysokou kostní remodelací, sníženou kostní denzitou (BMD) a zvýšeným rizikem zlomeniny ve všech oblastech. Při měření dvouenergiovou kostní absorpciometrií (DXA) pozorujeme pokles BMD zejména v oblasti kortikální kosti. V určitých lokalitách skeletu se mohou zobrazit subperiostální změny i na běžném rentgenovém snímku. Tato vystupňovaná subperiostální resorpce někdy vede i k tvorbě cystických změn. Při využití některých novějších denzitometrických metod můžeme pozorovat u pacientů s PHPT nepřímo i mikrostrukturální změny v trabekulárním kostním skóre (TBS), které je stále více dostupné v běžné praxi ČR. Na druhou stranu v běžné klinické praxi již nedostupném periferním vysoce-rozlišujícím kvantitativním CT (HRpQCT) je při PHPT pozorováno snížení kortikálních, ale i trabekulárních indexů korespondující i zvýšenému riziku zlomeniny. Úspěšná operační léčba PHPT vede k opětovnému nárůstu BMD (DXA), zlepšení volumetrických indexů (HRpQCT), pevnosti kosti a tím i snížení rizika zlomeniny. V případě nemožnosti operačního řešení jsou k dispozici antiresorpční léky, z nichž některé, jako je např. alendronát, mají prokázaný pozitivní efekt na BMD. Stále však klinická data na snížení rizika zlomeniny u pacientů PHPT při antiresorpční terapii v dostatečné míře chybí.
A43 Fibrózní dysplazie
Raška I
III. interní klinika 1. LF UK a VFN v Praze
Fibrózní dysplazie (FD) je vrozené onemocnění skeletu charakterizované přítomností kostních lézí obsahujících fibrózní pojivovou tkáň. FD se vyskytuje v monoostotické nebo polyostotické formě. Vzácněji je fibrózní dysplazie součástí McCune-Albrightova syndromu společně s kožními hyperpigmentacemi charakteru „café au lait“ a endokrinními abnormitami ve smyslu jejich hyperfunkce (zejména pubertas praecox, tyreotoxikóza, Cushingův syndrom, hypofosfatemií atd). Klinická symptomatologie závisí od rozsahu kostního onemocnění. Většina kostních lézí při FD je asymptomatická, menší část kostních lézí se projevuje bolestí, deformitou kosti nebo patologickou frakturou. Následující přednáška podává stručný přehled současných vědomostí o fibrózní dysplazii.
SESTERSKÁ SEKCE
S1 Nízká denzita kostního minerálu při rutinním měření není vždy v důsledku osteoporózy
Lukášková O, Křenková J, Urbánková M
III. interní klinika 1. LF UK a VFN v Praze
Osteoporóza je nejčastější příčinou nízké denzity kostního minerálu (BMD) u dospělých osob. V diferenciální diagnostice pacientů s nízkou BMD je však třeba brát v úvahu i další „neosteoporotické“ příčiny nízké BMD. Metabolické kostní onemocnění jako je osteogenesis imperfecta nebo osteomalacie, jakož i několik dalších vzácných metabolických onemocnění lze charakterizovat nízkou BMD. Nízká BMD se může vyskytovat i v případě nádorového postižení skeletu např. u mnohočetného myelomu. Uvádíme přehled možných příčin nízké BMD, které je vhodné znát v klinické praxi. Správné provedení DXA vyšetření včetně zaznamenání klinicky významných údajů (např. formou dotazníku) usnadní správnou klinickou interpretaci výsledků denzitometrického vyšetření lékařem.
S2 Vysoká denzita kostního minerálu v klinické praxi: přehled příčin
Urbánková M, Křenková J, Lukášková O
III. interní klinika 1. LF UK a VFN v Praze
Nález vysoké denzity kostního minerálu (BMD) při rutinním DXA-skenování není neobvyklý a nejčastěji odráží degenerativní změny. Ve více než polovině případů pečlivá interpretace DXA-nálezu identifikuje příčinu jako artefakt (např. degenerativní onemocnění páteře, vaskulární kalcifikace nebo syndesmofyty) nebo fokální léze (např. sklerotické kostní metastázy nebo Pagetova choroba). Vysoká BMD ale může být i charakteristickým nálezem u řady metabolických osteopatií a nemusí vždy znamenat snížené riziko zlomenin. Zvláště zlomeniny obratlů mohou zůstat nepoznané, a je proto důležité zhodnotit i další rizikové faktory včetně snížení tělesné výšky a v případě klinického podezření indikovat provedení morfometrie obratlů pomocí RTG nebo VFA (Vertebral Fracture Assessment) při denzitometrii. V přehledu uvádíme příčiny zvýšené BMD a diskutujeme přístupy k vyšetřování včetně doplňujícího vyšetření VFA.
S3 Co ukázaly denzitometrické nálezy pacientů Hemodialyzačního střediska FN Hradec Králové?
Holková V
Osteocentrum, Ústav klinické biochemie a diagnostiky LF UK a FN Hradec Králové
Abstrakt nedodán
S4 Výskyt a lokalizace fraktur u pacientů sledovaných po transplantaci ledviny ve FN Hradec Králové
Kmentová Z
Abstrakt nedodán
S5 Vitamin D a jeho hladiny u dialyzovaných a transplantovaných pacientů sledovaných ve FN Hradec Králové
Vágnerová M
Osteocentrum, Ústav klinické biochemie a diagnostiky LF UK a FN Hradec Králové
Abstrakt nedodán
POSTEROVÁ SEKCE
P1 Polymorfizmus Cdx2 (rs11568820) VDR génu v patogenéze postmenopauzálnej osteoporózy
Mydlárová Blaščáková M1, Poráčová J1, Hricová K1,2, Tomková Z3, Tomková S2, Lörinczová Z2, Nagy M4
1Katedra biológie, Fakulta humanitných a prírodných vied, Prešovská univerzita v Prešove
2Nemocnica AGEL Košice-Šaca
3Osteocentrum, s.r.o., Prešov, Slovensko
4Katedra biológie, Pedagogická fakulta, Univerzita J. Selyeho v Komárne, Slovensko
Vitamín D a jeho aktívne metabolity sú dôležitými zložkami imunitného a hormonálneho systému, ktoré nielen riadia homeostázu vápnika a fosforu, ale plnia dôležitú úlohu pri zabezpečovaní mnohých biologických účinkov, ktoré sa podieľajú na regulácii procesov bunkovej diferenciácie a proliferácie. Vedecké výskumy poukazujú na pleiotropné účinky vitamínu D, ktorých genetická determinácia je asociovaná so širokou škálou ochorení, medzi ktoré patrí aj osteoporóza. VDR gén plní významnú úlohu pri regulácii hustoty kostnej hmoty, patogenéze zlomenín, ovplyvňuje hladiny kostných biomarkerov a pod. V našej vedeckej štúdii sme sa zamerali na sledovanie distribúcie genotypov a alel polymorfizmu Cdx2 (rs11568820) VDR génu u postmenopauzálnych žien východného Slovenska. Výskumný súbor tvorilo 209 postmenopauzálnych žien, ktoré boli rozdelené do 2 skupín: skupina žien s diagnostikovanou osteoporózou (n = 105) a kontrolná skupina (n = 104). Denzitometrické meranie bolo uskutočnené prostredníctvom denzitometra (DXA Hologic Discovery, Hologic Inc., Waltham, USA). Genotypová analýza polymorfizmu Cdx2 (rs11568820) VDR génu bola uskutočnená metódou Real-Time PCR. Na základe genotypovej analýzy polymorfizmu Cdx2 (rs11568820) VDR génu sme nezistili štatisticky významné rozdiely v distribúcii alel (p < 0,17) a genotypov (p < 0,25) medzi skupinou žien s osteoporózou a kontrolným súborom. Pri viacnásobnom porovnávaní hodnôt, prostredníctvom Kruskal-Wallisovej neparametrickej analýzy rozptylu, sme v kontrolnej skupine postmenopauzálnych žien zistili štatisticky významné rozdiely (p < 0,05) medzi genotypmi GG a AA v parametri BMI a obvod pása. Genotyp GA sa v skupine žien s diagnostikovanou osteoporózou spájal neskorším vekom nástupu menopauzy a s vyššími hodnotami BMD, BMI, telesnej hmotnosti, obvodu pása a WHR indexu.
Poďakovanie: Práca bola finančné podporená projektom VEGA č. 1/0461/19 a realizovaná aj v rámci projektu KEGA č. 002PU-4/2021.
Štítky
Biochemie Dětská gynekologie Dětská radiologie Dětská revmatologie Endokrinologie Gynekologie a porodnictví Interní lékařství Ortopedie Praktické lékařství pro dospělé Radiodiagnostika Rehabilitační a fyzikální medicína Revmatologie Traumatologie OsteologieČlánek vyšel v časopise
Clinical Osteology

2021 Číslo 4
Nejčtenější v tomto čísle
- Atypické fraktury femuru – co je nového?
- Vliv podkožního tuku, viscerálního tuku a objemu pánevní kosti na obsah kostních minerálů: pilotní studie na rutinních CT
- Péče o pacienty s osteoporózou v období pandemie COVID-19
- Doplnění sborníku abstrakt: XXIV. mezinárodní kongres českých a slovenských osteologů
